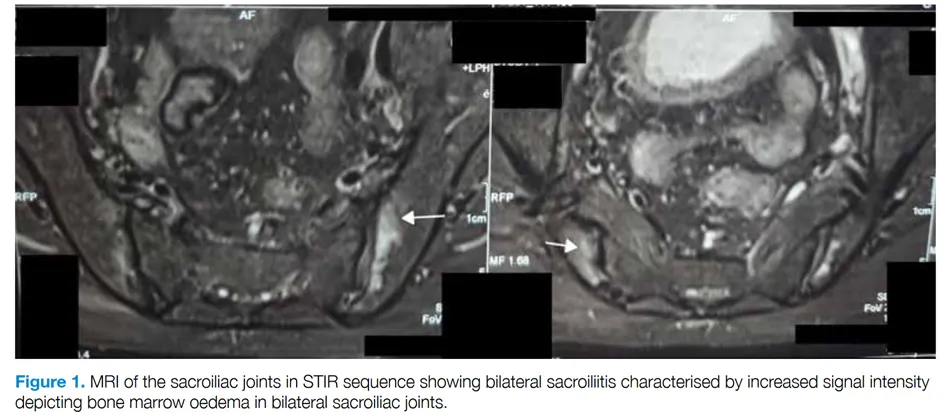
- CEREMAIA
- 2 janv.
- 3 min de lecture

En 2025, avec l’équipe du centre de référence CEREMAIA (Tenon, AP‑HP / Sorbonne Université), au sein de la filière FAI2R et du réseau européen ERN RITA, nous avons beaucoup travaillé autour :
de la Fièvre Méditerranéenne Familiale (FMF) et les maladies liées à la pyrine,
du syndrome de VEXAS, prototype de maladie hématoinflammatoires,
de l’amylose AA et d’autres maladies auto‑inflammatoires plus rares.
🔬 FMF et pyrine
Nous avons participé à la mise à jour des recommandations internationales de la FMF EULAR/PReS qui intègrent les progrès récents sur la résistance à la colchicine et l’utilisation des biothérapies (publication dans Annals of the Rheumatic Diseases, 2025).
Plusieurs travaux issues de la cohorte adulte de notre centre de référence se sont intéressés aux aspects suivants: carence en fer, atteinte hépatique, la maladie après 65 ans, la dose quotidienne optimale de colchicine, ainsi que la perception du traitement par colchicine selon les patient·es et les prescripteurs.
Des travaux de biologie et de génétique sur les variants du gène MEFV et les maladies liées à la pyrine, mais aussi sur le rôle d’IL‑18 comme biomarqueur de suivi et comme signature spécifique des maladies impliquant l’inflammasome pyrine.
🧬 Syndrome VEXAS
En collaboration avec le groupe français sur le VEXAS et le club MINHEMON
des revues et recommandations internationales ont été établies afin de structurer le diagnostic et la prise en charge du syndrome de VEXAS, y compris la définition consensuelle des « flares », les risques infectieux et les stratégies thérapeutiques.
des études sur certaines atteintes d’organes (rein, système nerveux, erythroblastopénie) et un travail multicentrique sur VEXAS chez la femme et au travers de différentes origines ethniques.
🧩 Amylose AA et autres maladies auto‑inflammatoires rares
Nous avons participé à une revue systématique sur l’amylose AA dans les rhumatismes inflammatoires, qui rappelle l’importance du contrôle strict de l’inflammation au long cours.
Nous avons rédigé des revues de la littérature sur les actinopathies auto‑inflammatoires, l’haploinsuffisance de A20 et les maladies autoinflammatoires indifférenciées.
Nous avons publié sur l’errance diagnostique et la présentation clinique des cryopyrinopathies (CAPS) à l'âge adulte.
🧠 Programmes d’éducation thérapeutique
Nous avons poursuivi le déploiement de nos trois programmes d’éducation thérapeutique du patient dédiés à l’amylose AA, aux cryopyrinopathies (CAPS) et à la FMF. Ces programmes visent à aider les patient·es et leurs proches à mieux comprendre la maladie, les traitements, la surveillance et les signaux d’alerte. En 2025, nous avons notamment animé une séance consacrée aux CAPS lors du week‑end organisé en juillet par l’association Muckle‑Wells / CINCA, en lien étroit avec les associations de patient·es.
🎥 Webinars patients et information en ligne
Nous avons débuté une série de webinars d’information pour les patient·es et leurs proches sur la FMF et des vidéos pédagogiques sur les maladies autoinflammatires rares , l’amylose AA et le syndrome VEXAS…), disponibles en accès libre sur la chaîne YouTube de CEREMAIA Tenon : CEREMAIA Tenon – Webinars patients. Ces formats nous permettent de traduire la recherche et les recommandations en messages concrets pour le quotidien des patient·es.
Tous ces travaux ont un objectif commun :
mieux caractériser ces maladies rares,
affiner les stratégies de diagnostic et de suivi,
et, à terme, proposer des prises en charge plus personnalisées et plus sûres aux patient·es.
Merci aux patient·es, aux équipes soignantes, aux collègues des filières de maladies rares et aux partenaires internationaux pour leur engagement.
Pour celles et ceux qui souhaitent certains articles en détail, n’hésitez pas à nous contacter en message privé ou nous envoyer un email: ceremaia-medecine-int.tenon@aphp.fr